Алла Винницкая
MD, PhD, Главный врач ЛІСОД
Федосеева Александра MD
Заведующая патлабораторией
Вступление
Рак шейки матки занимает второе место в структуре онкологических заболеваний женских половых органов (после рака тела матки (эндометрия)), хотя в возрастной группе от 15 до 54 лет является доминирующим среди женского генитального рака. Благодаря успешно действующей в западных европейских странах и США системе скрининга женского населения рак шейки матки может быть легко обнаружен на самых ранних стадиях и полностью излечен в основной массе случаев. Статистические данные Европейской Ассоциации рака шейки Матки (ЕССА) свидетельствуют – при своевременном обнаружении рак шейки матки может быть излечен в 98% случаев.
Рак шейки матки
Рак шейки матки никогда не развивается в неизмененном эпителии (слой клеток, выстилающий шейку матки). Другими словами, ему всегда предшествуют предопухолевые изменения эпителия, которые называются дисплазиями или CIN (цервикальная интраэпителиальная неоплазия). Чаще всего рак шейки матки развивается в переходной зоне – месте стыка плоского эпителия (который выстилает наружную часть шейки матки – эктоцервикс) и железистого (который выстилает цервикальный канал, эндоцервикс).
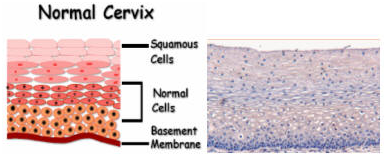
Рисунок 1. Нормальная микроанатомия и гистология шейки матки. Экзоцервикс выстлан многослойным плоским неороговевающим эпителием.
Рисунок 2. Цервикальный канал (эндоцервикс) выслан цилиндрическим эпителием, который формирует крипты.
Рак шейки матки обычно развивается медленно – на протяжении нескольких лет (хотя в некоторых случаях его развитие может протекать достаточно бурно). Прежде, чем разовьются клетки опухоли, ткани шейки матки претерпевают изменения на клеточном уровне – появляется дисплазия эпителия. При отсутствии лечения дисплазия прогрессирует от легкой формы (CIN I) до умеренной (CIN II) и тяжелой дисплазии (CIN III). CIN III включает в себя как тяжелую степень дисплазии, так и внутриэпителиальный рак или карциному in situ. Это ранняя стадия неинвазивного рака, требующая специального лечения у онкогинеколога, которое проводится в органосохраняющем объеме и, как правило, заключается в конизации шейки матки.
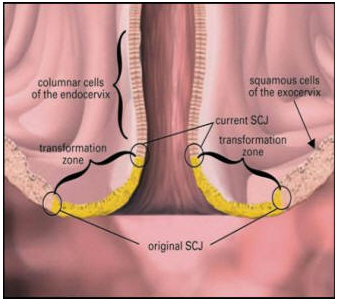
Рисунок 3. Патогенез.
Пояснения к Рисунку 3.
Squamo-columnar junction SCJ — линия стыка многослойного плоского неороговевающего эпителия экзоцервикса и цилиндрического эпителия эндоцервикса. Расположение линии варьирует в зависимости от гормонального статуса.
Transformation zone
T zone между squamo-columnar junction и линией перехода новообразованного метапластического эпителия в цилиндрический. Во время пубертации, беременности и при дисгормональных состояниях Junction смещается в сторону анатомического эктоцервикса — “эктопия”, “псевдоэрозия”, “эндоцервикоз” После прекращения действия “смещающего” фактора наступает процесс метаплазии, “эпидермизации”, “заживления”. В это время многослойный эпителий становится очень чувствительным к воздействию ВПЧ. Этот участок является плацдармом для развития CIN и карцином. Прогрессия патологических изменений на шейке матки в инвазивный рак проходит стадию микроинвазивного рака, которую можно определить только при гистологическом исследовании ткани. Современные достижения онкогинекологии позволяют молодым женщинам сохранить генеративную и менструальную функции, также возможно проведение щадящего (органосохраняющего) лечения.
Скрининг. Как работает скрининг.
Программа скрининга рака шейки матки разработана для того, чтобы обнаружить аномальные цервикальные клетки на ранней стадии развития, когда они могут быть удалены прежде, чем разовьётся рак. После того, как развивается рак, лечение становится более сложным и менее эффективным. Первоначально скрининг проводится через 3 года после первого сексуального контакта или по достижении 21 года, в дальнейшем – ежегодно до 65-летнего возраста. Скрининг обеспечивает достаточную защиту, если повторяется регулярно. После широкого распространения скрининг-теста, разработанного в 1950 Джорджем Папаниколау, основанного на взятии мазка с шейки матки и получившего известность как Пап-тест, количество смертных случаев от рака шейки матки в странах, применявших этот тест, снизилось приблизительно в 10 раз. Сегодня в развитых странах отмечается тенденция ежегодного снижения смертности от рака шейки матки за счет обнаружения заболевания на ранних стадиях. Так, риск возникновения рака шейки матки у пациенток, проходивших обследование ежегодно на протяжении 3 лет, составил на 100 000 человек в возрасте 30-44 лет 2 случая, 45-59 лет – 1 и 60-64 лет – 1.
Таким образом, эффективно построенная скрининговая программа, может предотвратить 8 из 10 случаев рака шейки матки. Пап-тест является нормальным (отрицательным), когда все клетки имеют нормальные размеры и форму. Пап-тест с отклонениями (положительный) бывает тогда, когда обнаруживаются клетки с отклонениями в форме и размерах. Аномальный Пап-тест не всегда означает, что у женщины есть рак. При каждом аномальном результате существует последовательность действий, которую необходимо назначить для определения последующей тактики.
Таблица1. Действия при аномальных результатах Pap—Test.
|
Результат |
Значение |
Что делать дальше? |
|
ASCUS |
Не норма, но и не атипия | новый Pap-Test через 6 месяцев, или анализ на HPV, или кольпоскопия |
|
ASC-H |
Не норма, но некоторые признаки атипии | кольпоскопия с вероятной биопсией |
|
LSIL |
Атипия, означающая низкий уровень поражения | новый Pap-Test через 4 или 6 месяцев, или кольпоскопия с биопсией |
|
HSIL |
Атипия, означающая возможность наличия высокого уровня поражения | кольпоскопия с биопсией |
Любые аномалии, обнаруженные в биоптате, оцениваются по степеням для определения необходимости лечения. В зависимости от аномалий они распределяются по степеням от CIN1 до CIN3.
Рисунок 4. ASCUS
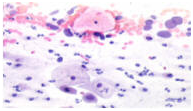
Рисунок 5. ASC-H
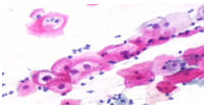
Рисунок 6. LSIL
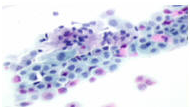
Рисунок 7. HSIL
Таблица 2. Действия после биопсии.
|
Результат |
Значение |
Что дальше? |
|
Норма |
Аномалий нет |
Предложить пройти Pap-Test через год |
|
CIN1 |
Аномалии легкой степени |
Обычно проходят самостоятельно, без лечения. Рекомендуется Pap-Test через 4 — 6 месяцев или повторная кольпоскопия и биопсия |
|
CIN2 или 3 |
Умеренная или выраженная аномалия |
Рекомендовано лечение |
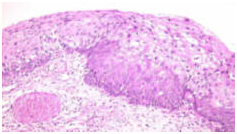
Рисунок 8. CIN1
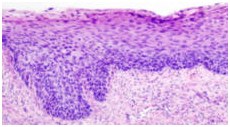
Рисунок 9. CIN2
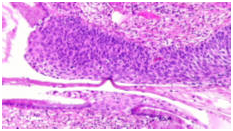
Рисунок 10. CIN3
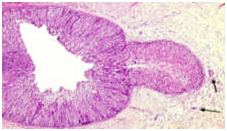
Рисунок 11. Микроинвазивная карцинома
Вирус папилломы человека
Доказана роль вирусинфицирования в возникновении дисплазий и рака шейки матки. В 2008 г Нобелевская премия в области медицины и физиологии была присуждена Харальду цур Хаузену за установление связи вируса папилломы человека (ВПЧ, HPV) и рака шейки матки. Современные исследования доказали, что более 90% случаев заболевания раком шейки матки вызвано именно ВПЧ, широко распространенным вирусом, который поражает более двух третей сексуально активных женщин в течение их жизни. Существует более 100 типов ВПЧ и около 15 из них вызывают образование атипичных клеток цервикального эпителия, которые могут потом прогрессировать в раковые.
Рисунок 12. Вирус папилломы человека.
ВПЧ может вызывать предраковое состояние – дисплазию эпителия шейки матки различной степени –CIN I – CIN III, которая при отсутствии адекватного лечения со временем прогрессирует в инвазивный рак. Поэтому очень важно проведение грамотного этиотропного лечения (с учетом бактериальной и вирусной инфекции, вызвавших дисплазию) с целью регрессии диспластических изменений эпителия шейки матки и тем самым предотвращения развития инвазивного рака.
Часто задают вопрос – всегда ли нужно лечить инфекцию, вызванную ВПЧ. Нет, лечение необходимо только в случае обнаружения врачом патологических изменений на шейке матки при цитологическом исследовании и/или кольпоскопии, а также, если вирусная инфекция определяется по прошествии года после первого ее выявления. Большинство женщин после инфицирования избавляются от вируса в течение 6-24 месяцев, они могут даже не знать, что у них была эта инфекция.
Генитальные типы ВПЧ обычно распространяются через сексуальные контакты или путем контакта кожа-кожа; кожа-слизистая и другими путями. ВПЧ очень распространен и большинство взрослых рано или поздно бывают инфицированы. По данным европейских исследований ВПЧ выявляется у 60-80% сексуально активных молодых женщин до 30 лет. Наиболее распространённые типы ВПЧ 16 и18 вызывают порядка 72% случаев рака шейки матки в странах Европы. Вероятность инфицирования ВПЧ увеличивается при наличии следующих факторов:
- раннее начало половой жизни, когда клетки эпителия шейки матки являются незрелыми, а потому подвержены инвазии вируса;
- наличие многих половых партнеров или сексуальных контактов;
- неиспользование механической контрацепции – презервативов.
Применение презервативов может существенно снизить вероятность заражения ВПЧ. Исследования Американского Общества Рака показали, что использование презервативов снижает вероятность заражения приблизительно на 70%. Неполная защита объясняется тем, что ВПЧ может передаваться физическим контактом с любой инфицированной частью тела. Дополнительными факторами риска являются курение, сопутствующая бактериальная и протозойная урогенитальная инфекция, ВИЧ-инфекция, астенический синдром, вызванный увлечениями различными несбалансированными диетами. Избегая этих факторов риска, женщины могут существенно снизить вероятность заболеть раком шейки матки.
Вакцинация против ВПЧ (вируса папилломы человека)
Как мы говорили ранее, наиболее распространённые онкогенные штаммы ВПЧ 16 и 18 вызывают почти две трети случаев рака шейки матки. Доказано, что вакцинация – это очень эффективный метод профилактики инфекции этими самыми штаммами вируса. Такой вид первичной профилактики позволяет «научить» иммунную систему женщин эффективно выявлять и уничтожать вирусные патогены при их попадании в организм еще до начала собственно инфекционного процесса и заболевания.
По данным исследований, если массово вакцинировать всех женщин, то через 50-60 лет рак шейки матки исчезнет вообще как вид. Вакцинация рекомендована для девочек, начиная с 12 лет, однако проводится в любом возрасте до 55 лет. Вакцинация проводится в три этапа на протяжении 6 месяцев. Препарат вводится в организм с помощью внутримышечной инъекции в 0, 1 и 6 месяцев. В Украине сертифицирована вакцина Церварикс. В клинических исследованиях, включавших 19000 женщин, Церварикс продемонстрировал 100% эффективность против предраковых поражений, вызванных штаммами 16 и 18. Более 98% женщин оставались серопозитивными к обоим онкогенным штаммам ВПЧ 16 и18 на протяжении 5,5 лет к настоящему моменту (долгосрочное исследование продолжается). Вакцина обеспечивает уровень антител на порядок выше уровня антител при естественном инфицировании для женщин в возрасте до 55 лет.
Необходимо помнить, что только совместными усилиями вакцинация и регулярные профилактические осмотры позволят наилучшим образом защититься от рака шейки матки.
Материал подготовлен врачами «Лікарні Сучасної Онкологічної Допомоги» ЛІСОД, которая является единственным членом Европейской Ассоциации Шейки Матки(ECCA) в Украине. Более подробно о работе ЛІСОД можно узнать на сайте www.lissod.com.
